我们来自上海交通大学医学院国家热带病研究中心-全球健康学院。课题组由6名工作人员及多名硕士/博士研究生组成。 主要研究内容包含以老龄人群等为代表的重点人群健康有关的分子流行病学研究,主要包括重点人群发病因素研究、环境健康与重点人群健康的交互作用研究,基于多组学技术生物标志物研究等。 We are from the School of Global Health at the Chinese Centre for Tropical Diseases Research, Shanghai Jiao Tong University School of Medicine. Our research team consists of 6 staff members and multiple master's and doctoral students. Our primary research focuses include molecular epidemiology studies related to key populations such as the elderly. This includes research on disease factors in these populations, interactions between environmental health and population health, and biomarker studies based on multi-omics technologies. |
心脏代谢多病共存防控新策略:腹部肥胖和非传统脂质参数的联合评估Hurong Lai, Yansong Tu, Caifeng Liao, Shan Zhang, Ling He, Jian Li PMID:40057762 [IF: 10.6] 【主要发现】
【研究背景】 心脏代谢多病共存(CMM)是全球最严重和最普遍的共存类型之一,而肥胖和脂质代谢异常会增加患各种心脏代谢疾病(CMD,包括糖尿病、心脏病和中风)及CMM的风险。然而,腹部肥胖(AO)和非传统血脂参数对CMM风险的影响仍不清楚。本研究旨在探讨AO和非传统血脂参数对CMM发病风险的单独和联合影响。 【研究方法】 1. 研究设计和人群 本研究数据来自2011-2018 年中国健康与退休纵向研究(CHARLS)。研究严格筛选了45岁及以上、具有完整CMM诊断、腰围(WC)和血清参数数据的参与者,最终纳入7,597名研究对象。 2. 主要研究变量 1)AO和肥胖的评估:根据中国标准,男性腰围≥85cm、女性≥80cm定义为腹部肥胖。根据BMI将参与者分为肥胖(≥28.0 kg/m²)、超重(24.0–28.0 kg/m²)和正常体重(18.5–24.0 kg/m²)。 2)非传统脂质参数:AIP、Non-HDL-C、AC、CRI-I、CRI-II、LCI,具体计算公式见原文。 3)CMM 事件:两种或多种 CMD 共存,包括糖尿病、心脏病和中风。 3. 统计分析 研究采用了Cox比例风险模型进行调整回归分析和中介分析,并使用Kaplan-Meier方法评估累积风险。通过限制性立方样条,研究评估了非传统脂质参数与AO患者中心血管代谢综合征(CMM)风险之间的非线性关系。研究还根据年龄、性别、BMI、吸烟状况、饮酒状况和高血压进行了分层的亚组分析,以探讨不同人群间的交互效应。此外,研究还进行了敏感性分析,以评估不同亚组对糖尿病、心脏病和中风的影响。 【研究结果】 1. 基线特征 本研究基于CHARLS 2011至2018年的7,597名参与者,平均年龄58岁,男性占比45.20%。在最长7.0年随访期内,基线非 CMM 的参与者中9.20%(699 名)发展为 CMM。CMM 组参与者更可能年龄大、为女性、患 AO、不吸烟、居住在城市地区,基线时慢性病和药物使用比例更高。与非 CMM 患者相比,CMM 患者的 SBP、DBP 等多项指标水平显著升高,夜间睡眠持续时间等部分指标水平显著降低(表1)。 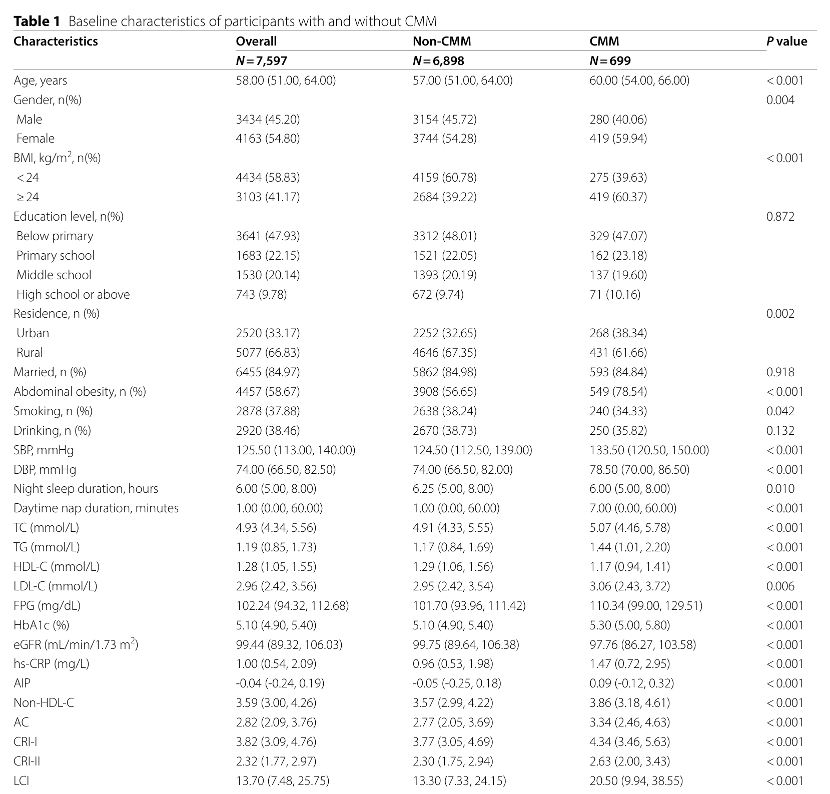 2. 非传统脂质参数和腹部肥胖与CMM发病风险的联合关联 图2展示了在评估非传统脂质参数和腹部肥胖(AO)时,CMM累积发病率的变化。结果显示,同时存在AO和高水平非传统脂质参数的个体,其CMM发病率最高。 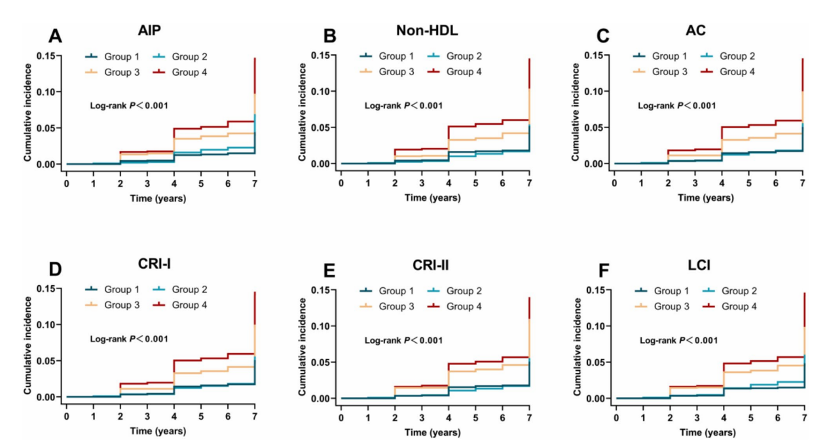 通过多变量调整的Cox回归分析探究非传统脂质参数、AO与患CMM风险的关联,完全调整模型中,与非腹部肥胖且非传统血脂参数低(低于中位数水平)的参与者相比,AO且非传统血脂参数高的参与者患CMM风险最高,其次是AO且非传统血脂参数低的参与者,然后是非腹部肥胖且非传统血脂参数高的参与者。在各亚组中,AO且AIP指数高的个体CMM风险最高。 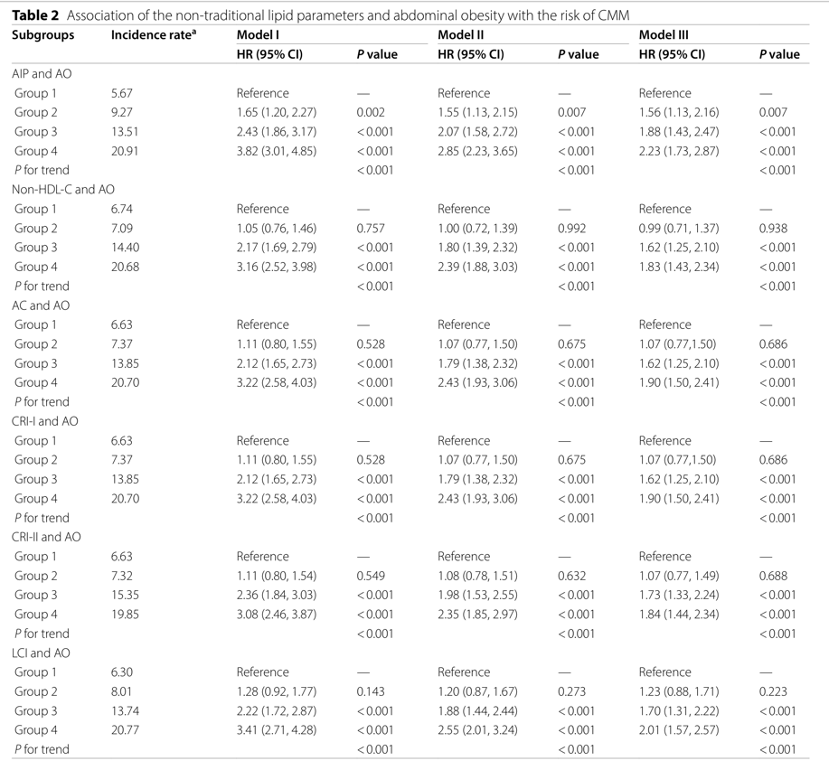 3. 非线性关系的检测 图3表明AIP、Non-HDL-C、AC、CRI-I和CRI-II与CMM风险呈线性正相关,LCI与CMM风险呈非线性关系,且LCI与CMM发病风险的拐点为42.78,LCI小于该值时风险随其升高而增加,大于该值时无显著关联。此外,检查非传统脂质参数与无AO参与者CMM风险关系,AIP、AC、CRI-I和LCI与CMM风险呈线性正相关,CRI-II与CMM风险呈非线性关系。 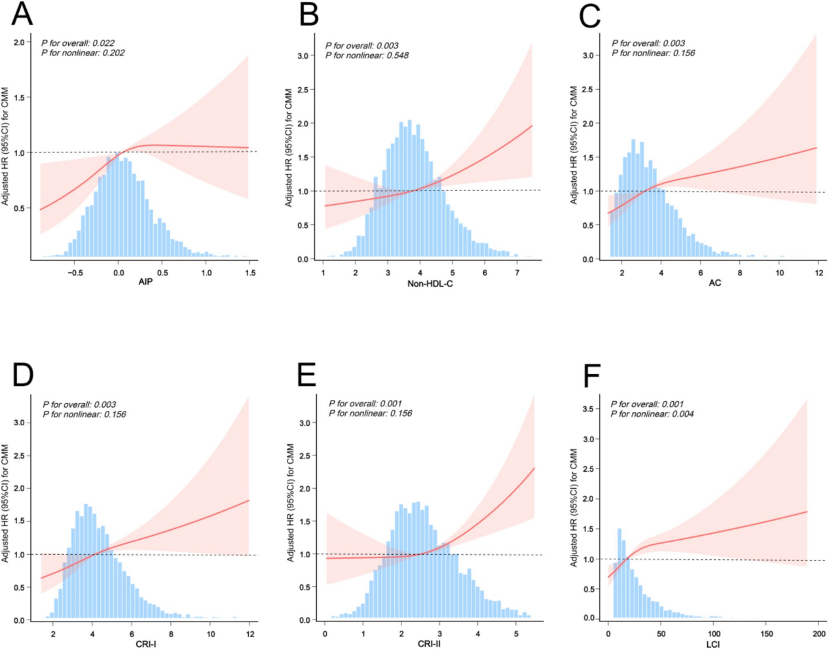 值得注意的是,LCI与CMM风险之间存在非线性关系(P值non-linearity<0.05)。为了进一步评估这种非线性关系,研究采用了两段式Cox比例风险回归模型。在充分调整相关协变量后,我们确定了 LCI 与 CMM 发病风险相关的拐点为 42.78 (对数似然比检验的 P < 0.05)(表 3)。  4. 亚组和敏感性分析 图4展示了按年龄、性别、BMI、吸烟状况、饮酒状况和高血压分层的连续亚组分析结果。值得注意的是,高血压与CMM(冠状动脉微小病变)风险之间存在交互作用(P值interaction<0.05),但两个亚组均显示出与CMM的密切关联。而年龄、性别等因素与CMM风险交互作用不显著,显示非传统脂质参数和AO对CMM风险的联合影响在不同亚组中一致。 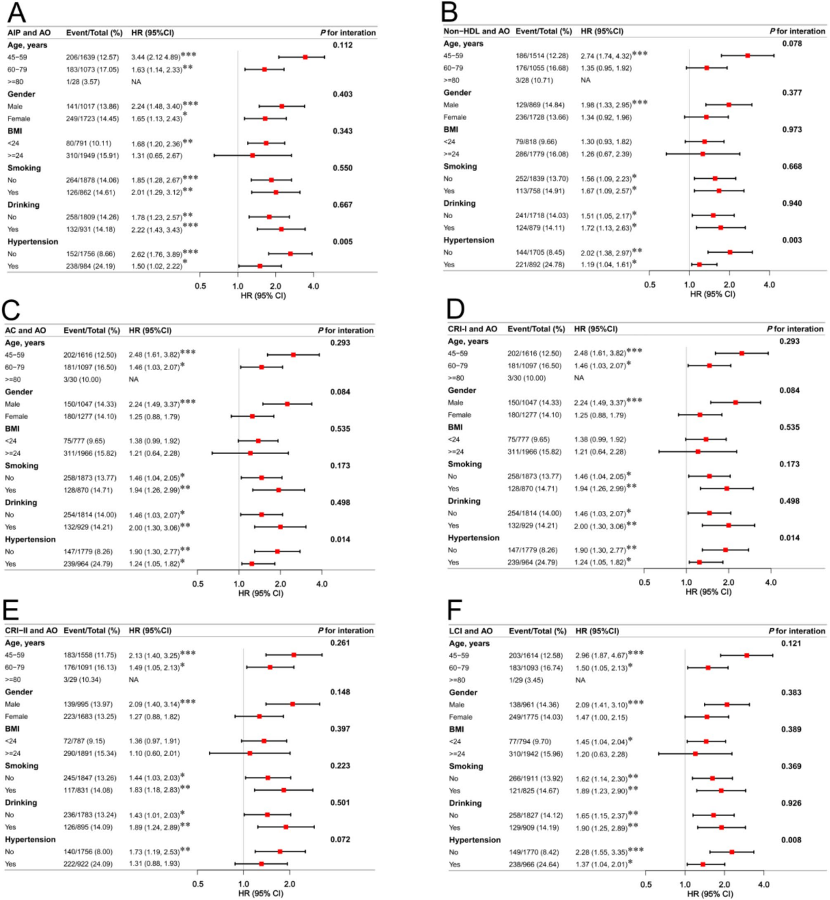 多项敏感性分析显示:排除患糖尿病等疾病的参与者,AO和非传统脂质参数影响仍显著;排除患高血压和癌症的参与者结果稳健;评估AO和非传统脂质参数对糖尿病等疾病风险的影响有统计学意义(表4)。 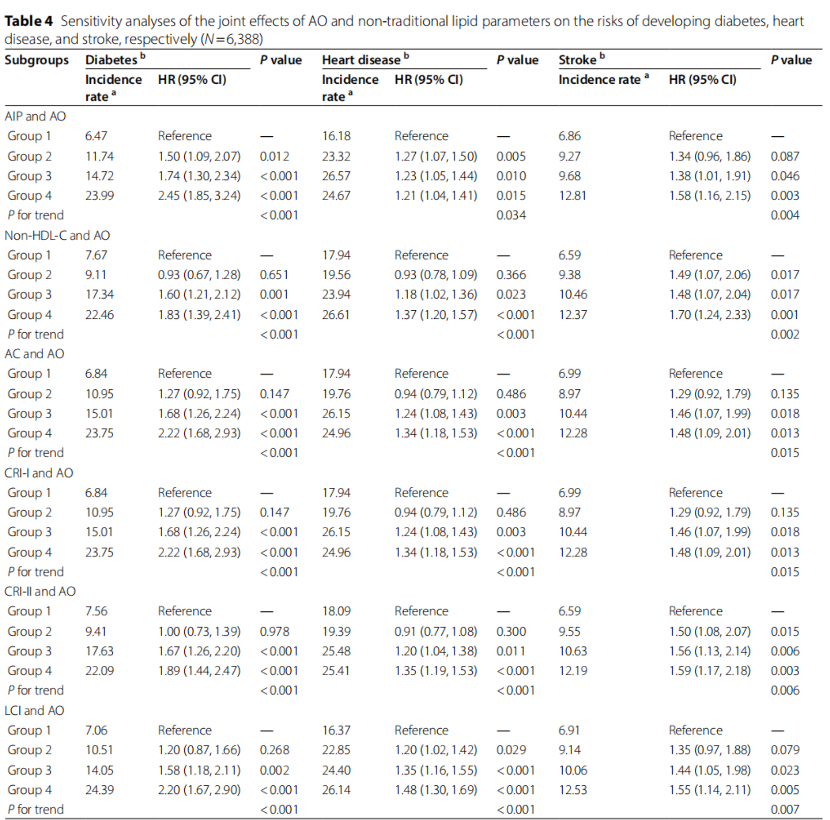 5. 中介分析 图 5总结 AO 对 6 种非传统脂质参数与患 CMM 风险之间关联的潜在中介作用。在完全调整的分析中, AO 的中介比例分别为 12.18% 、 18.60% 、 22.32% 、 22.32% 、 40.35% 和 15.11% (均 P < 0.01 )。相反, AIP 的中介比例为 9.24% ( P < 0.05 )。 Non-HDL 未观察到显著的中介作用,在 AO 与 CMM 发病风险关系中未观察到 AC 、 CRI-I 、 CRI-II 或 LCI 的显著中介作用(均 P > 0.05 )。结果表明, AO 可能通过部分介导血脂对人体新陈代谢的影响来促进 CMM 的发展。 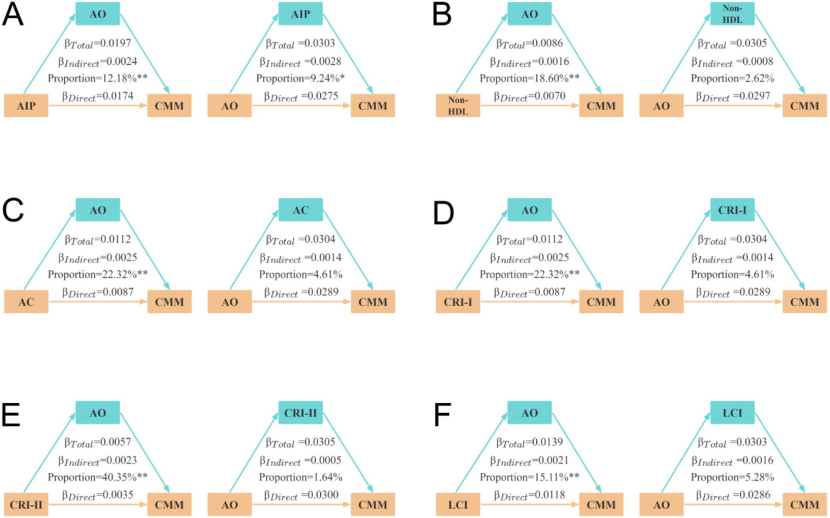 【研究结论】 研究结果表明,AO可能通过部分介导血脂对人体新陈代谢的影响来诱导CMM,并且 AO和非传统脂质参数的综合作用与CMM患病风险的增加显著相关。早期识别和干预AO及异常脂质代谢对于预防和治疗CMM具有重要意义。同时考虑AO和非传统血脂参数有助于更准确评估CMM的发生风险,并更早识别高风险个体。 |


